図1: 各個人の内臓脂肪面積と肝内脂質の分布
そこで、内臓脂肪面積100cm2以上、肝内脂質量5%以上をそれぞれ内臓脂肪蓄積、脂肪肝と定義し、対象者を両者とも基準値以下のコントロール群 (54名)、内臓脂肪蓄積単独群 (18名)、脂肪肝単独群 (7名)、内臓脂肪蓄積+脂肪肝群 (8名)の4群に分けて、インスリン感受性や臨床背景因子を比較しました。すると、内臓脂肪蓄積がなくても、脂肪肝があると脂肪組織と骨格筋のインスリン感受性の低下(インスリン抵抗性)を認め、これとは逆に内臓脂肪蓄積があっても脂肪肝がなければインスリン感受性は良好であること、内臓脂肪蓄積と脂肪肝が両方あっても、脂肪肝単独とインスリン抵抗性は同程度であることが分かりました(図2)。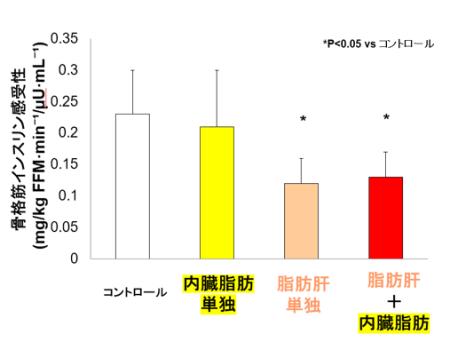
図2: 各群での骨格筋インスリン感受性
また、脂肪組織インスリン感受性も同様の結果でした。つまり、非肥満の日本人男性では内臓脂肪蓄積よりも脂肪肝の方がより強くインスリン抵抗性と関連することが明らかとなりました。
【今後の展開】現在は特定健診(メタボ健診)などで内臓脂肪蓄積(我が国では男性でウェストサイズが85㎝以上、女性で90㎝以上が目安になっています)に着目した介入が進められていますが、内臓脂肪がそれほど多くなかったとしても、脂肪肝がある人はインスリン抵抗性や、さらなる代謝障害に注意して生活習慣の改善に当たる必要があると考えられます。本研究結果が示すように、脂肪肝がある人では、骨格筋や脂肪組織のインスリン抵抗性を持っている可能性が高く、現在ガイドラインでも示されている通り、普段歩く量(生活活動量)を増やしたり、体力が向上するような活動(ジョギングなど)にも取り組むことが合理的かつ有用と考えられます。それと同時に、脂肪肝がある人はすでにリピッドスピルオーバーを来している可能性が高いことから、体脂肪を減らすような減量も効果的でしょう。さらに、最近の研究では、骨格筋に生じたインスリン抵抗性により骨格筋に取り込めなかった糖が肝臓に運ばれ、中性脂肪合成が進んで脂肪肝を形成することが明らかになってきており、糖質摂取量を意識したバランスの良い食事を心がけることも良いでしょう。ただし、これらの因果関係の詳細は不明な部分もあるため、今後は介入研究を通したさらなる検証が必要です。【用語解説】*1 体格指数(body mass index (BMI))その人がどれくらい痩せているか、太っているかを示す指数です。体重(kg)を身長(m)で2回割って算出します。国際的な基準では、25 kg/m2以上が過体重、30 kg/m2以上が肥満、とされていますが、我が国では25 kg/m2以上を肥満としています。*2 遊離脂肪酸人の体では、脂肪は主に中性脂肪として皮下脂肪や内臓脂肪といった脂肪組織に蓄えられています。しかし、主に空腹時などでは脂肪をエネルギーとして利用するために脂肪組織に蓄えられた中性脂肪が分解され、遊離脂肪酸となって放出されます。この放出や貯蔵をコントロールしているホルモンがインスリンです。*3 異所性脂肪(脂肪肝・脂肪筋)脂肪の多くは皮下脂肪や内臓脂肪といった脂肪組織に蓄えられますが、それ以外の別の場所(異所)にも蓄積されます。そのような脂肪を異所性脂肪と呼びます。臓器に異所性脂肪が蓄積すると(脂肪肝、脂肪筋)、溜まった脂肪が毒性を発揮して、肝臓や骨格筋に作用して血糖値を低下させるインスリンが効きにくくなる、つまり、インスリン抵抗性が生じると考えられています。*4 インスリン抵抗性膵臓から分泌され、血糖を下げるホルモンであるインスリンの感受性が低下して効きにくい状態(抵抗性)を指します。主に肥満に伴って出現し、糖尿病の原因になるだけでなく、メタボリックシンドロームの重要な原因の一つと考えられています。肝臓・骨格筋・脂肪組織にそれぞれインスリン抵抗性が個別に生じます。*5 2-ステップ高インスリン正常血糖クランプ法肝臓、骨格筋のインスリン抵抗性を精密に計測する方法です。参加者の方に、安定同位体でラベルされたブドウ糖とインスリンを点滴で持続的に投与することにより、肝臓と骨格筋でのインスリンの効き具合をそれぞれ別個に計測することが出来ます。【原著論文】本研究成果は米国内分泌学会雑誌「Journal of the Endocrine Society」のオンライン版(2019年5月20日付)で公開されました。英文タイトル: Fatty liver has stronger association with insulin resistance than visceral fat accumulation in non-obese Japanese menタイトル(日本語訳): 非肥満日本人男性において脂肪肝は内臓脂肪蓄積よりもインスリン抵抗性と強い関連性を有する著者: Satoshi Kadowaki, Yoshifumi Tamura, Yuki Someya, Kageumi Takeno,Hideyoshi Kaga, , Daisuke Sugimoto, Saori Kakehi, Takashi Funayama, Yasuhiko Furukawa, Ruriko Suzuki, Miho Nishitani-Yokoyama, Kazunori Shimada,Hiroyuki Daida,Shigeki Aoki,Akio Kanazawa, Ryuzo Kawamori,Hirotaka Watada著者(日本語表記): 門脇聡、田村好史、染谷由希、竹野景海、加賀英義、杉本大介、筧佐織、船山崇、古川康彦、鈴木瑠璃子、西谷(横山)美帆、島田和典、代田浩之、青木茂樹、金澤昭雄、河盛隆造、綿田裕孝著者所属: 順天堂大学DOI: 10.1210/js.2019-00052なお本研究は、私立大学戦略的研究基盤形成支援事業 (文部科学省)、ハイテクリサーチセンター整備事業(文部科学省)、JSPS科研費(文部科学省)(JP23680069, JP26282197, JP17K19929)、日本糖尿病財団、鈴木謙三記念医科学応用研究財団、三越厚生事業団、Diabetes Masters Conference研究助成等の支援を受け実施しました。また、本研究に協力頂きました参加者様のご厚意に深謝いたします。